Accueil > Médecine 2.0 > La Médecine 2.0 A l’horizon 2010
La Médecine 2.0 A l’horizon 2010
2010, c’est demain...
Première publication : dimanche 11 novembre 2007,
par - Visites : 13051
Relever un défi est toujours excitant ; celui posé par Dominique Dupagne « Je serais intéressé pour Atoute par un article dans lequel tu décrirais ta vision de la Medecine 2.0 à l’horizon 2010. » l’est tout particulièrement pour plusieurs raisons :
![]() 2010 est une date qui « sonne futuriste », bien que déjà très proche puisque c’est un rendez-vous dans un tout petit peu plus de deux ans. Et pourtant, il va se passer un nombre considérable de choses sur le web pendant ces deux ans, et tout particulièrement en médecine.
2010 est une date qui « sonne futuriste », bien que déjà très proche puisque c’est un rendez-vous dans un tout petit peu plus de deux ans. Et pourtant, il va se passer un nombre considérable de choses sur le web pendant ces deux ans, et tout particulièrement en médecine.
![]() Le « logo » 2.0, décliné à l’infini en Web 2.0, Health 2.0, Tartàlacrème 2.0 est typiquement ce qu’on appelle un « buzz » : quelque chose de bien difficile à définir, mais qui crée une bulle, une nouvelle occasion de piocher dans des fonds de capital risque qui cherchaient quelques allumés capable de repousser les murs. Bref, 2.0 c’est avant tout le signal que, après le e-krach des années 2000, ont peut à nouveau enclencher une « ronde des 3 fous » : le fou qui invente, le fou qui finance et le fou qui achète.
Le « logo » 2.0, décliné à l’infini en Web 2.0, Health 2.0, Tartàlacrème 2.0 est typiquement ce qu’on appelle un « buzz » : quelque chose de bien difficile à définir, mais qui crée une bulle, une nouvelle occasion de piocher dans des fonds de capital risque qui cherchaient quelques allumés capable de repousser les murs. Bref, 2.0 c’est avant tout le signal que, après le e-krach des années 2000, ont peut à nouveau enclencher une « ronde des 3 fous » : le fou qui invente, le fou qui finance et le fou qui achète.
![]() « Médecine 2.0 » étant un terme français, il oblige à projeter toute la dynamique que je viens de décrire, et dont le rendement optimal se situe dans le périmètre magique de la Silicon Valley, à notre douce France. Et à l’aune du désastre du Dossier Médical Personnel (DMP), on peut légitimement penser que c’est aussi complexe que d’adapter un chasse-neige aux conditions sahariennes.
« Médecine 2.0 » étant un terme français, il oblige à projeter toute la dynamique que je viens de décrire, et dont le rendement optimal se situe dans le périmètre magique de la Silicon Valley, à notre douce France. Et à l’aune du désastre du Dossier Médical Personnel (DMP), on peut légitimement penser que c’est aussi complexe que d’adapter un chasse-neige aux conditions sahariennes.
![]() Dernière difficulté, et elle est d’importance, je pense que « Médecine 2.0 » n’est pas le terme approprié, ou en tout cas pas le terme qui m’intéresse. Je tricherai donc en traitant le sujet « Santé 2.0 à l’horizon 2010 ».
Dernière difficulté, et elle est d’importance, je pense que « Médecine 2.0 » n’est pas le terme approprié, ou en tout cas pas le terme qui m’intéresse. Je tricherai donc en traitant le sujet « Santé 2.0 à l’horizon 2010 ».
Traiter ce sujet oblige à revenir aux fondamentaux du Web tel qu’il se construit, aux principes de base de la médecine et surtout de la gestion de santé, à se projeter dans l’avenir pour déterminer où les lignes de forces peuvent se croiser, et à ramener tout ça dans le cadre hexagonal apparemment si immobile. C’est parti.
Web 1.0 < Web 2.0 < Web 3.0
Le Web 1.0 tout le monde connaît : il y a des serveurs, il y a des clients ; les serveurs envoient aux clients des pages avec du texte et des balises (c’est du HTML) que les clients (les navigateurs) affichent. Toute manœuvre du client déclenche l’envoi d’une nouvelle page qui remplace la première. C’est très bien pour lire un texte, mais ça ne permet pas de faire des choses complexes comme du traitement de texte ; on imagine mal qu’à chaque opération, comme « mettre en gras » un mot, l’ensemble du texte reparte vers le serveur, soit modifié puis retourné au client.

Techniquement, le Web 2.0 est construit sur l’utilisation de deux astuces qui existaient déjà, mais étaient sous-utilisées : la possibilité de ne rafraîchir (réactualiser) qu’une partie de la fenêtre, et l’emploi du navigateur comme un petit système d’exploitation.
Pour bien comprendre, il faut savoir qu’en informatique, on sépare assez naturellement l’interface et la « couche métier » (les répercussions des demandes de l’utilisateur sur les données).
Puisqu’un navigateur web sait exécuter divers langages de programmation (comme Javascript), il peut se débrouiller tout seul pour gérer l’interface, et ne dialoguer avec le serveur que lorsqu’une action influe sur un processus métier, et à ce moment là, ce n’est pas une page affichable qui est échangé entre les deux, mais seulement les « question/réponse » des deux interlocuteurs (client et serveur) donc plus du HTML, mais du XML ou du Json (le format naturel de Javascript). Ce sont les composants d’AJAX (asynchronous Javascript and XML), le moteur technique de Web 2.0.
Bref, techniquement on abandonne le schéma traditionnel du client passif qui ne reçoit que des pages à afficher pour aller vers un client actif qui collabore avec le serveur. On va retrouver ce changement de comportement chez l’humain qui est au bout de la souris.
Le Web 2.0 est l’univers du social networking
En effet, le Web 2.0 c’est l’univers du « social networking », des réseaux relationnels, de l’établissement de communautés autour de thèmes aussi variés que possibles. Le temps où seul un petit nombre savait mettre en ligne des informations pour un public passif est révolu : tout le monde peut créer son blog, s’inscrire sur des sites comme Facebook, devenir acteur et même échanger en temps réel.
En quelques années, la rareté a changé de camp : du temps où mettre en ligne était complexe, les internautes étaient à l’affût des services ; désormais celui qui met en ligne un service fait face à une telle concurrence qu’il lui est bien difficile d’intéresser le chaland.

- La carte du Web 2.0
- Droits associés à cette image en cas de reproduction : http://fr.wikipedia.org/wiki/Image:Carte_web_2.png
Par ailleurs, la possibilité de faire du « Mashup » : organiser soit même son espace de travail en fonction de ses services préférés, et même de les faire communiquer entre eux afin d’inventer des fonctions nouvelles.
Souvenez-vous que le client pose des questions à un serveur qui n’est pas maître de l’affichage... on peut donc en « détourner » l’usage à sa guise et, par exemple, coupler un service d’agenda et un service de cartographie pour se créer son propre « carnet d’adresses géolocalisé ».
L’ordre dans lequel je viens de présenter les choses (c’est devenu techniquement possible, donc les internautes s’en sont emparés et le web a été transformé) est très trompeur ; comme je l’ai dit également, la capacité de ne rafraîchir qu’une partie de la fenêtre, d’échanger en XML avec le serveur et d’exécuter du code Javascript dans un navigateur existaient déjà du temps du Web 1.0.
Mais on ne leur trouvait pas d’intérêt avant que quelques originaux, avides d’autres modes d’interaction, ne les utilisent. Le Web est beaucoup plus « tiré » par l’appétit de services des internautes qu’il n’est « poussé » par l’innovation technologique. De même, si les sommes en jeu sont considérables, les acteurs clé vous diront que ce qui les fait courir c’est l’envie de construire.
Ainsi, on peut voir « l’engin Web » de deux façons : comme un merveilleux montage technologique nourri au capital risque ou comme un espace de services qui s’alimente des besoins et des envies de ses membres. Ces deux facettes sont complémentaires et nous ramènent à l’histoire des trois fous : le fou qui invente, le fou qui finance et le fou qui achète. Qu’il en manque un et tout se grippe ; mais tant que les trois ont envie de jouer, tout est possible. C’est la magie du Web.
Il est temps de se demander comment tout ceci s’applique en santé.
Santé 2.0
Alors, Médecine 2.0 ou Santé 2.0 ?
Le monde anglo-saxon a choisi son camp depuis longtemps et parle de santé. Le concept d’Electronic Health Record (EHR) a définitivement supplanté l’ancien Electronic Medical Record (EMR) et le Personal Health Record (PHR) n’a jamais eu d’équivalent « médical », au contraire du Dossier Médical Personnel français.
Sur Google, la recherche « medicine 2.0 » renvoie 31 millions de pages, mais « health 2.0 » gagne avec 105 millions. Ce n’est, bien entendu, pas une raison suffisante pour préférer un terme à l’autre... creusons encore.
Wikipédia définit la médecine de la façon suivante :
« La médecine (du latin médicus : qui guérit) est la science, dont l’objet est à la fois l’étude du corps humain et de son fonctionnement normal (physiologie), ainsi que de la conservation de la santé (prophylaxie), des dysfonctionnements (pathologie) et enfin des divers moyens pour obtenir le rétablissement de la santé (thérapie). »
La médecine est l’affaire du médecin
Même si physiologie et prophylaxie pourraient donner une vision de la médecine comme un sur-ensemble de la santé, la racine latine (qui guérit) et le statut de science en réservent l’usage aux hommes de l’art. La médecine est l’affaire du médecin.
La Constitution de l’Organisation Mondiale de la Santé (OMS) définit que « La santé est un état de complet bien-être physique, mental et social, et ne consiste pas seulement en une absence de maladie ou d’infirmité. ». C’est une définition très positive, qui fait de la santé l’affaire de tous.
Ma vision c’est que, si on compare l’homme à une société complexe dans un état de plus ou moins grand équilibre, la santé réfère au concept de sécurité tandis que la médecine est comparable à l’art militaire.
La médecine, à force de se spécialiser toujours plus finement pour traquer la maladie dans l’homme, finit par ne plus le comprendre du tout
Comme l’a bien démontré Michel Foucault dans « Naissance de la clinique », la médecine est engagée depuis la fin du 18ème siècle dans une définition toujours plus précise de la maladie et de ses causes. Cette vision a donné naissance à la médecine moderne, avec un arsenal thérapeutique d’une grande efficacité, nous ne pouvons que nous en réjouir.
Mais poussée trop loin, elle mène à l’illusion ultime qu’il est utile de traquer les prémices pathologiques au sein de la cellule ou de les deviner avant même qu’ils ne se produisent grâce à l’étude du génome.
Comparable à la conception dévoyée de la justice du film Minority Report, cette médecine, à force de se spécialiser toujours plus finement pour traquer la maladie dans l’homme, finit par ne plus le comprendre du tout.
Parler de santé, au contraire, c’est considérer un être humain en équilibre avec lui-même et dans la société, c’est reconnaître l’importance des déterminants sociaux et du réseau relationnel et même, d’une certaine façon, donner à la médecine sa juste place en fonction de chaque individu. Cette vision est parfaitement en cohérence avec les principes du Web 2.0 : permettre à chacun de définir les services qu’il souhaite utiliser afin de devenir un acteur et plus un spectateur.
En compilant tous ces concepts, on obtient une assez bonne définition de ce que pourrait être un environnement Santé 2.0 : c’est un univers hautement personnalisé, qui permet à chacun de définir les services qui lui sont utiles, certains dans le domaine médical, d’autres dans la sphère relationnelle et sociale.
Je suis persuadé, après des années de recherche et développement sur le concept de Ligne de vie, que le succès d’un tel environnement dépendra principalement de trois facteurs :
![]() Pouvoir constituer un espace sémantiquement cohérent, ce qui est indispensable à un mashup efficace. Même si chaque service a sa logique propre, l’espace personnel doit permettre de les connecter les uns aux autres, de posséder des fonctions d’intermédiation.
Pouvoir constituer un espace sémantiquement cohérent, ce qui est indispensable à un mashup efficace. Même si chaque service a sa logique propre, l’espace personnel doit permettre de les connecter les uns aux autres, de posséder des fonctions d’intermédiation.
![]() Organiser ce mashup autour d’une colonne vertébrale qui permette à l’ensemble d’être orienté vers l’action.
Organiser ce mashup autour d’une colonne vertébrale qui permette à l’ensemble d’être orienté vers l’action.
![]() Incarner son propriétaire pour qu’il s’y attache, porte ce « double numérique », et l’utilise comme un atout pour sa santé et, dans l’environnement médical, comme pivot de la continuité des soins.
Incarner son propriétaire pour qu’il s’y attache, porte ce « double numérique », et l’utilise comme un atout pour sa santé et, dans l’environnement médical, comme pivot de la continuité des soins.
Un gestionnaire de santé doit ressembler à son propriétaire
Il est assez naturel d’affirmer qu’un gestionnaire de santé doit « ressembler » à son propriétaire, soit conçu pour lui permettre d’aller de l’avant grâce à un « corps bien fait » où les organes sont connectés à un système nerveux central qui fait circuler harmonieusement les informations de l’un à l’autre. Par ailleurs, cette analyse est cohérente avec l’évolution récente des systèmes d’informations, et nous allons voir que ce n’est pas un détail.
Services, vous avez dit services...
| La notion de services est déjà assez ancienne en informatique. Pour faire simple, on peut dire que l’informatique a globalement évolué de la façon suivante. 1) Au sein des ordinateurs isolés, la programmation procédurale (où un programme est composé d’un ensemble de fonctions qui s’appellent les unes les autres, ce qui devient rapidement complexe à analyser), a progressivement laissé la place à la programmation par objets où des concepts autonomes (les objets), dotés de leurs fonctions et de leurs variables, remplissent des tâches précises. 2) La mise en réseau a poussé à la définition d’objets capables de résider sur un serveur et d’être appelés par des machines clientes. Que le poste client puisse, en quelque sorte, « télécommander » l’objet à distance. Ce sont les bases de la technologie CORBA (Common Object Request Broker Architecture). 3) Les développeurs se sont rapidement rendu compte que CORBA générait quelque chose qu’ils n’aiment vraiment pas : le « couplage » : pour utiliser à distance un objet de cette façon, votre programme doit être construit en fonction de cet objet, alors que les informaticiens préfèrent assez logiquement que ce qui est externe à un programme influe a minima sur sa conception. C’est comme ça que sont nés les services. 4) Un service est une « chose » dont vous savez simplement que si vous lui fournissez telles informations, elle vous renverra tel résultat. Plus de couplage, juste une liste de paramètres en entré et en sortie. Un monde apparemment idéal... sauf que les choses se compliquent terriblement lorsqu’il s’agit de réaliser une tâche qui nécessite l’emploi de différents services, ce qui est bien souvent le cas ; envoyer les données de sortie d’un ou plusieurs services comme variables d’entrée d’un autre devient rapidement un casse tête. 5) La tendance la plus récente, appelée Services Oriented Architecture (SOA), est destinée à obtenir une forme de panacée : analyser les processus métiers de l’entreprise (quel est son métier, quelles sont les étapes pour le réaliser) et organiser les services autour de cette épine dorsale. |
Cet historique nous apprend deux choses d’abord que les services sont désormais mis en œuvre en support des processus métiers des entreprises, ensuite qu’il a été démontré que les services sont inutilisables « en vrac » et qu’il est nécessaire pour en bénéficier pleinement d’analyser finement la finalité de la démarche, et d’en faire la colonne vertébrale de fédération des services.
Gérer son capital santé
Il est temps de connecter tous les concepts et de définir une vision cohérente de notre Santé 2.0.
Le Web 2.0 permettra à chaque individu de posséder un environnement personnalisé dédié à sa santé. Il pourra connecter à une épine dorsale de gestion de son capital santé (une forme de « processus métier » dont la Ligne de vie est un exemple) des services relationnels, médicaux et sociaux. Cet ensemble pourra constituer un double électronique cohérent qu’il pourra porter et mettre à la disposition d’autrui (avec les règles de confidentialité adaptées à son rôle) afin de guider son action.
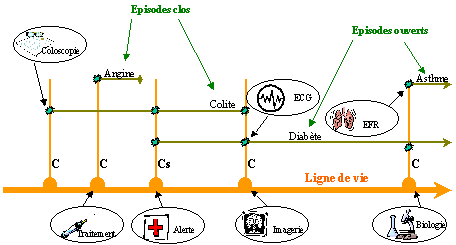
Un tel outil sera destiné à donner une bonne vision historique, à organiser le présent et à préparer le futur ; véritable gestionnaire de projet dont la portée s’étend à la vie entière, il s’imposera naturellement aux prestataires qui interviennent ponctuellement. Ainsi, retournement complet de la situation actuelle où les portails constituent le modèle dominant, ce sera aux systèmes d’information des prestataires de soins d’adapter leur processus métier au projet de santé de l’individu ; de l’accompagner pendant une tranche de vie. C’est certainement l’une des révolutions les plus fortes à attendre de cet univers 2.0 : c’est l’outil de gestion d’actif de l’individu qui fédèrera les systèmes d’information de ses fournisseurs.
Avec l’essor des plateformes SOA, ce sera techniquement possible, par ailleurs plusieurs signes forts montrent que ce serait souhaitable. Tout d’abord l’intérêt porté, au sein des hôpitaux de pointe, aux Care Pathways, qui organisent, le « cheminement » d’une personne et l’intervention des équipes en fonction de référentiels de bonnes pratiques. Aujourd’hui ces Care Pathways sont exclusivement à usage interne, mais leur déclinaison en Web 2.0 serait logique et permettrait de les « connecter » au projet de santé pendant le séjour hospitalier. Ils participent aussi à préparer ce séjour en amont et à gérer les suites.

- Web 2.0 + SOA = Health 2.0
- Basés tous deux sur des Web Services, le web 2.0 et le SOA permettront aux prestataires de mettre, pendant le laps de temps nécessaire, leur processus métier au service de la démarche au long cours de leur client
L’exemple de cet établissement hospitalier américain qui garantit 90 jours ses actes chirurgicaux grâce à une démarche basée sur de bonnes pratiques (evidence based) en interne, mais aussi en amont et en aval du séjour hospitalier, est assez édifiante : bien faire à l’instant t, c’est se donner les moyens de connaître l’individu sur lequel on intervient, puis de l’accompagner jusqu’à un endroit sûr.
Ainsi l’un des effets les plus notables de la Santé 2.0 sera de faire évoluer les centres de soins vers une Médecine 2.0 qui organise ses processus métiers en fonction des avancées de la science et les adapte finement au projet de santé de ses clients.
Cette vision étendue permettra également de donner au médecin de famille son rôle naturel de pilote des processus de continuité des soins. En troquant son informatique de gestion de cabinet, limitée au stockage d’une litanie de bilans instantanés disjoints, contre un outil de gestion de projet comparable au « conducteur » des chefs d’orchestre, il se donnera les moyens de proposer une nouvelle offre de services à ses patients.
Une vision globale et humaniste prendra ainsi le pas sur la démarche sur-spécialisée qui, engagée il y a plus de deux cents ans, montre désormais cruellement ses limites et ouvrira la voie d’une nouvelle ère de progrès en médecine.
Ici et maintenant
Il faut bien l’avouer, pour engager un mouvement vers la Santé 2.0, la France accumule les inconvénients.
Tout d’abord, les lauriers de « meilleure médecine du monde », récemment décernés à notre pays poussent les acteurs à un immobilisme d’auto-satisfaction. En réalité, le niveau des dépenses est de moins en moins supportable et la perfection de façade cache très momentanément la crise profonde : une démographie médicale mal gérée et une crise de vocation des acteurs de première ligne augure mal de la capacité à suivre une population vieillissante.
La diminution très progressive de la prise en charge financière de l’assurance collective signe, étape par étape, la disparition du modèle français et de son modèle de solidarité.
L’administration française monopolise et bloque les initiatives
Le désastre du Dossier Médical Personnel a démontré que le pilotage des projets par le ministère de la santé et l’Assurance Maladie est terriblement inefficace. Demander à des fonctionnaires issus du monde hospitalier de réinventer les processus de continuité des soins est une gageure ; attendre de ces mêmes fonctionnaires qu’ils inventent les outils de l’univers de la Santé 2.0 est une parfaite utopie.
Ces évidences ne les ont, jusqu’ici, pas dissuadés de se saisir de ces tâches et même de s’en réserver l’exclusivité. Ils ont non seulement échoué, mais ont de plus empêché toute autre initiative d’éclore. Maintenant que ce constat est public, nous verrons si l’administration cesse enfin de bloquer le terrain et décide enfin de jouer le jeu du Web 2.0 en garantissant un terrain fertile aux startups capables d’inventer les services de demain.
Faire le deuil de la vieille habitude française, où un gouvernement pilote de grands projets en passant des contrats prestigieux avec des industriels réputés, ne sera pas facile. C’est pourtant le prix à payer pour entrer dans un univers 2.0 où ce modèle n’a pas cours.
Sans compter que les grands projets de modernisation des systèmes d’information hospitaliers (Hôpital 2012) ne tient aucun compte de l’existence du Web 2.0 ; le modèle dominant reste celui du portail, pas celui d’un accompagnement de la trajectoire du patient. Des investissements considérables risquent fort de devenir obsolètes du jour au lendemain.
Enfin, le modèle du capital risque fonctionne mal en France. La situation américaine, avec une population nombreuse et réactive aux nouveautés technologique, fournit une piste d’envol de bonne qualité aux projets high tech. Au contraire, la population française, à la fois plus restreinte et plus conservatrice, fournit une piste courte et bosselée. Les décollages y sont périlleux, et une tradition bien ancrée d’intolérance à l’échec raréfie considérablement les volontaires, tant chez les financeurs que chez les entrepreneurs.
Il semble donc bien que ce soit des Etats-Unis que viendront les services de la Santé 2.0.
Peut-on les attendre pour 2010 ? Pourquoi pas, si je parviens à y lever des fonds ;-)
N’hésitez pas à réagir à cet article sur le forum
Déclaration d’intérêts
Ingénieur, je suis tombé très tôt dans la marmite de l’informatique de santé, puisque le premier logiciel Nautilus, de gestion de comptes rendus d’endoscopie digestive a démarré en 1985 comme projet de Junior Entreprise pendant ma scolarité à l’Ecole des Mines.
Créateur de la SARL Nautilus en 1991, j’y ai défriché le domaine de la gestion des connaissances en santé en mettant au point les technologies qui permettent de raconter l’histoire du parcours de santé d’une personne et d’en organiser la suite grâce à des composants d’intelligence artificielle.
L’ensemble de ces concepts est réuni dans la Ligne de vie, dont le but est d’incarner son porteur et de lui donner, ainsi qu’à ses soignants ou ses accompagnants, une vision des processus en cours qui soit, autant que possible, claire, juste et orientée vers l’action.
Synthèse des travaux du Cisp Club, un cercle de réflexion de médecins de famille francophones, d’équipes de recherche de pointe, que ce soit en informatique médicale, comme le SPIM ou en gestion des connaissances comme l’INRIA, la Ligne de vie est née au début des années 2000 et a constitué, depuis, un formidable outil de compréhension des processus de continuité des soins et de partage de l’information de santé.
Il n’est pas exagéré de dire que chaque grande étape d’évolution de la Ligne de vie a amené une vision élargie de leur pratique chez ses promoteurs. Il faut aussi reconnaitre que nous avons malheureusement laissé en chemin des groupes qui ne souhaitaient pas être "transformés" de la sorte, soit qu’ils n’aient pas compris le processus à l’œuvre, soit qu’ils ne l’aient pas considéré comme un progrès.
L’annonce gouvernementale du Dossier Médical Personnel (DMP) a ouvert une période terriblement sombre. L’interminable phase d’attente d’un cahier des charges (près de 2 ans), couplée à un calendrier irréaliste (fournir dès janvier 2007, un DMP à tous les Français de moins de 16 ans), a exclu tout produit innovant.
Si la Ligne de vie a été initialement portée, en tant que solution des médecins de ville, par l’Union Régionales de Médecins Libéraux (URML) dans deux régions pilotes (Rhône-Alpes et Limousin), ces organismes ont ensuite succombé aux sirènes des consortiums industriels qui leur faisaient la cour en leur promettant monts et merveilles.
J’ai déposé le bilan de Nautilus en juillet 2005, une semaine avant la sortie de l’appel d’offre officiel pour les expérimentations régionales (aujourd’hui qualifiées de catastrophiques).
Désormais travailleur indépendant, je partage mon temps entre plusieurs tâches :
![]() l’évolution du logiciel gratuit Episodus, qui intègre toutes les technologies de la Ligne de vie au cœur d’un dossier patient
l’évolution du logiciel gratuit Episodus, qui intègre toutes les technologies de la Ligne de vie au cœur d’un dossier patient
![]() la maintenance des logiciels Nautilus, que leurs utilisateurs, groupés au sein d’une association Loi 1901, ont pu racheter au mandataire liquidateur
la maintenance des logiciels Nautilus, que leurs utilisateurs, groupés au sein d’une association Loi 1901, ont pu racheter au mandataire liquidateur
![]() des prestations de conseil, par exemple d’expertise auprès de la Commission Européenne
des prestations de conseil, par exemple d’expertise auprès de la Commission Européenne
![]() l’évolution de la Ligne de vie vers le Web 2.0
l’évolution de la Ligne de vie vers le Web 2.0
![]() le montage de projets utilisant les technologies de la Ligne de vie dans divers pays
le montage de projets utilisant les technologies de la Ligne de vie dans divers pays
![]() enfin la recherche de fonds de capital risque pour donner un levier aussi grand que possible à toutes ces démarches.
enfin la recherche de fonds de capital risque pour donner un levier aussi grand que possible à toutes ces démarches.
Je peux donc affirmer que je suis en complet conflit d’intérêt avec les tenants d’une vision technocratique et d’une pensée unique en gestion de santé.
Je n’ai, par contre, aucun conflit d’intérêt avec ceux qui pensent qu’il est temps de changer de paradigme et, pour se faire, d’au moins permettre, sinon favoriser, l’éclosion de services innovants en santé.
La perte de mon entreprise et de tout ce que j’y avais investi me met par ailleurs à l’abri des conflits d’intérêts liés à la possession d’actions boursières.
 Version imprimable
Version imprimable