Accueil > Désinformation > D’où viennent les bactéries multirésistantes aux antibiotiques (...)
 D’où viennent les bactéries multirésistantes aux antibiotiques ?
D’où viennent les bactéries multirésistantes aux antibiotiques ?
Première publication : samedi 6 février 2016,
par - Visites : 20713
Les germes multi-résistants sont de plus en plus nombreux et posent un problème de santé publique majeur. Cette résistance accrue aux antibiotiques est l’objet de mises en gardes régulières dans les médias. Les spécialistes hospitaliers interviewés pointent du doigt la prescription excessive d’antibiotiques par les médecins généralistes. Mais qu’en est-il exactement ?
L’intérêt de Twitter, c’est que la limitation à 140 caractères permet de justifier les provocations :-) J’ai posté le 5 février 2016 le tweet suivant, qui a suscité de vives réactions :
Les médecins hospitaliers qui alertent sur les résistances aux antibiotiques, c'est un peu comme Cahuzac qui parle de fraude fiscale !
— Dominique Dupagne (@DDupagne) 4 Février 2016
Ces réactions m’ont surpris. Je pensais que mes amis médecins twittos étaient mieux informés sur l’origine des résistances aux antibiotiques. Je vais tenter d’expliquer pourquoi ces résistances préoccupantes n’ont que peu de rapport avec les prescriptions abusives d’antibiotiques par les médecins de ville français.
Cette vision faussée réside, comme beaucoup d’erreurs scientifiques, sur un sophisme :
![]() Les médecins de ville français prescrivent plus d’antibiotiques que les médecins d’autres pays.
Les médecins de ville français prescrivent plus d’antibiotiques que les médecins d’autres pays.
![]() On constate en France de plus en plus de germes multirésistants
On constate en France de plus en plus de germes multirésistants
![]() Donc, cette situation est la faute des médecins de ville.
Donc, cette situation est la faute des médecins de ville.
Je comprends que cette argumentation soit tentante et paraisse crédible aux néophytes, mais elle ne tient pas la route, ne serait-ce que parce que les résistances les plus préoccupantes concernent des antibiotiques utilisés exclusivement à l’hôpital. Analysons la situation plus en détail.
La résistance est vieille comme les antibiotiques
La résistance aux antibiotiques est apparue avec les antibiotiques, qui eux-mêmes sont apparus avant l’Homme, qui les a initialement extraits du milieu naturel où ils étaient sécrétés par des levures pour se protéger des bactéries.
Depuis la découverte de la pénicilline et la généralisation de son usage après-guerre, la recherche pharmaceutique a découvert et synthétisé de nouveaux antibiotiques actifs sur les germes résistants aux molécules plus anciennes. Malheureusement, quasiment aucun nouvel antibiotique n’a été découvert depuis 20 ans, et nous avons perdu notre avance sur les bactéries dont le génie adaptatif est fascinant.
Des bactéries multirésistantes sont devenues plus fréquentes depuis une quinzaine d’années et les infections qu’elles provoquent deviennent très difficiles à traiter. Il s’agit essentiellement de bactéries intestinales (enterobactéries) qui sécrètent une enzyme capable de détruire les dérivés moderne de la pénicilline, dite BLSE, et les staphylocoques dorés résistants à d’autres antibiotiques autrefois très efficaces, les SARM et SARV.
Un phénomène mondial
Ce phénomène est mondial et touche à des degrés divers tous les pays, la France étant loin de détenir le record de germes résistants. C’est une première raison pour douter de la responsabilité des médecins de ville français dans cette affaire.
Voici des cartes produites par l’incontournable site http://resistancemap.cddep.org/ Elles indiquent le taux de souches résistantes par germe et par antibiotique
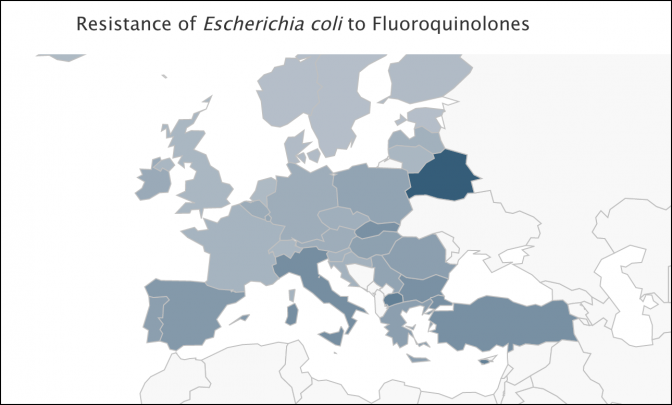
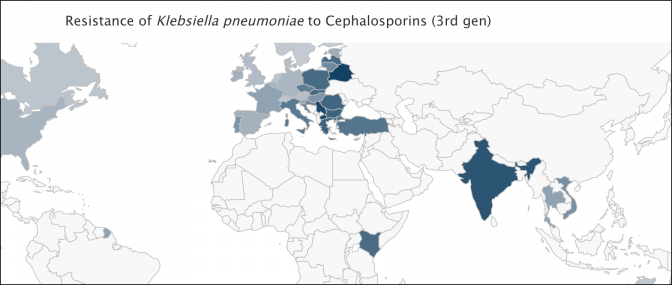
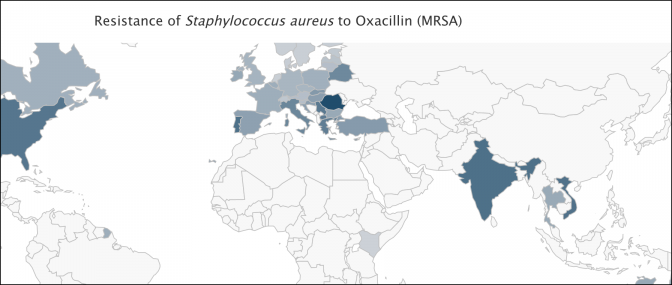
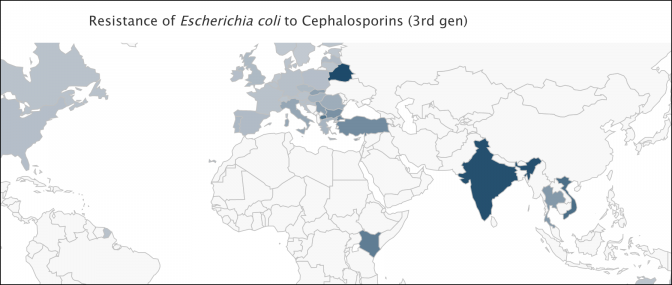
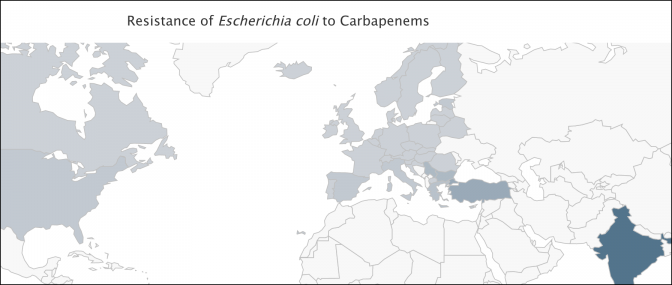
Les pays scandinaves et la Grande Bretagne, réputés peu consommateurs d’antibiotiques à usage humain, sont tout aussi touchés que l’hexagone.
Enfin, des pays à faible niveau de vie comme le Kenya ou l’Inde, donc a priori peu enclins à surconsommer des antibiotiques de dernière génération, sont bien plus touchés que nous.
Non seulement ces données sont peu compatibles avec la responsabilité de la surprescription d’amoxicilline chez les enrhumés français, mais elles montrent qu’une action franco-française a peu de chances d’avoir un quelconque effet sur ce phénomène. Comme le nuage de Tchernobyl, l’antibiorésistance ignore les frontières.
Mais alors, d’où vient cette vague de bactéries mutantes ?
Elle vient des animaux : le principal site de production et d’entretien de bactéries résistantes est l’élevage industriel
L’élevage industriel, paradis des bactéries résistantes
Les conditions d’apparition de résistances aux antibiotiques sont connues :
![]() Une forte promiscuité, facilitant les échanges de bactéries entre individus
Une forte promiscuité, facilitant les échanges de bactéries entre individus
![]() Un grand nombre de sujets traités par antibiotiques, facilitant la sélection des bactéries mutantes ou les échanges de gènes de résistance.
Un grand nombre de sujets traités par antibiotiques, facilitant la sélection des bactéries mutantes ou les échanges de gènes de résistance.
L’élevage industriel des bovins, des porcs et des volailles remplit parfaitement ces conditions. Les animaux vivent dans des conditions de promiscuité épouvantables et reçoivent des antibiotiques avec leur nourriture, soit pour accélérer la prise de poids, soit pour prévenir les épidémies favorisées par la promiscuité.
Une thèse vétérinaire permet d’en savoir plus sur ce sujet, notamment cet extrait de quelques pages.
Un analogue de la vancomycine, un des antibiotiques les plus puissant contre le staphylocoque, a été utilisé massivement dans les élevages de porcs danois. Les quantités utilisées chez l’animal dans ce pays étaient 1000 fois supérieures à celles utilisées chez l’homme.
L’hôpital, paradis accessoire
L’autre site qui conjugue promiscuité et usage important d’antibiotiques est l’hôpital. Malheureusement, ce lieu à haut risque reste encore insuffisamment vigilant sur l’hygiène qui permet d’éviter les infections nosocomiales, ces infections à germes résistants contractées à l’hôpital.
De plus, la confiance dans l’efficacité des antibiotiques conduit les cancérologues a avoir la main de plus en plus lourde sur les chimiothérapies. En effet, le risque principal de ces dernières est de provoquer une aplasie transitoire c’est à dire une disparition de nos globules blancs, éléments majeurs de nos défenses immunitaires. Ces aplasies liées aux chimiothérapie conduisent à prescrire des cocktails d’antibiotiques puissants à la moindre fièvre apparaissant chez ces patients fragilisés, ou à utiliser plus souvent des antibiotiques de derniers recours pour guérir des infections rebelles.
De nouveaux traitements immunosuppresseurs utilisés en rhumatologie ou pour les greffes, augmentent le nombre de patients aux défenses affaiblies, susceptible de contracter des infections graves et résistantes.
Enfin, l’explosion des infections nosocomiales conduit à multiplier les prescriptions prolongées d’antibiotiques puissants chez les patients infectés par des germes résistants, favorisant l’apparition de nouvelles résistances chez les autres bactéries portées par ces mêmes patients, notamment dans leur intestin.
L’élevage industriel et l’hôpital sont donc logiquement les deux principaux vecteurs de résistances bactériennes aux antibiotiques. Que reste-t-il à la médecine de ville ?
Tirons sur le lampiste
Les médecins de ville français sont réputés avoir la main lourde sur les antibiotiques, et c’est une réalité.

Mais avons-nous des éléments solides pour penser que ces prescriptions excessives, qui concernent surtout des antibiotiques de premier recours, jouent un rôle dans l’apparition de germes multirésistants ? Et bien non. Aucune étude ne montre que les redoutables germes BLSE ou SARM sont issus de patients dont la bronchite virale a été traitée sans raison valable par de l’amoxicilline, de la josamycine, voire une fluoroquinolone. On sait que l’on trouve de plus en plus de ces germes en ville, alors qu’ils étaient l’apanage de l’hôpital il y a une dizaine d’années, mais rien ne permet de dire qu’ils ont été créés en ville. Le réservoir animal, notamment d’élevage, est une source bien plus probable.
Certes, un meilleur usage des antibiotiques en ville serait certainement une bonne chose, mais de là à pointer du doigt ces mésusages pour expliquer les multi-résistances préoccupantes, il y a un pas que franchissent allègrement et injustement les infectiologues hospitaliers, seuls interrogés à ce sujet. C’est vraiment l’hôpital qui se fiche de la charité. Je soupçonne par ailleurs de nombreux médecins infectiologues d’avoir une connaissance très parcellaire de l’écologie bactérienne vétérinaire.

Donc, jusqu’à preuve du contraire, les principaux facteurs de résistance bactérienne sont l’élevage industriel, les infections nosocomiales et les immunodépressions d’origine médicamenteuse, et non les prescriptions courantes en médecine de ville, qu’elles soient abusives ou non, d’où mon tweet initial.

 Version imprimable
Version imprimable
Messages
6 février 2016, 10:12, par Dr Dominique Dupagne
Un ami me signale que je ne suis pas seul à défendre ce point de vue : l’infectiologue français Didier Raoult (et aussi notre chercheur le plus réputé à l’étranger) pense la même chose http://www.lepoint.fr/invites-du-point/didier_raoult/raoult-les-generalistes-pas-responsables-de-la-resistance-aux-antibiotiques-30-10-2015-1978007_445.php
6 février 2016, 13:47
Oui DDD je suis un camarade promotion de Didier RAOULT et je pense comme lui et comme toi, un peu plus expérimenté que Didier RAOULT cependant pour les infections de l’immunodéprimé en tant qu’hémato-oncologue, où des résistances acquises peuvent se voir, surtout pour les aplasies prolongées au delà de 8 jours, ce qui fait un nombre de situations extrêmement faible comparativement à toutes les situations où un malade se trouve en contact avec des antibiotiques...La pression de sélection est la clef qui permet de comprendre l’émergence et le devenir des résistances bactériennes, dont l’origine pour la grande partie est effectivement l’utilisation des antibiotiques dans le monde animal.
Le problème des résistances d’antibiotiques n’est pas vraiment un problème majeur de santé publique chez l’homme, il ne concerne que quelques rares cas, la très très grande majorité des antibiotiques reste efficace lorsque ces molécules sont utilisées rationnellement dans la très très grande majorité des maladies infectieuses potentiellement guérissables, c’est parfois un problème dans quelques services de réanimation car le risque est corrélé avec la promiscuité de malades infectés et c’est un problème qui concerne l’industrie pharmaceutique qui hésite à remettre sur le marché des molécules anciennes, encore efficaces mais qui ne rapportent moins que l’innovation" des nouvelles molécules...
Dr Michaël FINAUD , ex co-interne de Didier RAOULT
25 janvier 2017, 22:12, par Dilé
Bonsoir,
L’agriculture est engagée dans un plan de restriction de l’usage des antibiotiques qui porte ses fruits. Les résultats sont disponibles sur le site de l’ANSES. Le mythe de l’utilisation des antibiotiques dans la nourriture pour faire croître les animaux a vécu , l’usage des antibiotiques en tant que facteur de croissance étant interdit en Europe depuis 2006
26 janvier 2017, 18:11, par Dr Dominique Dupagne
Bonjour
Pour commencer, ce n’était pas un mythe, mais une réalité incontestée.
Si cet usage est désormais interdit, il reste pratiqué à l’étranger, or les BMR ne connaissent pas les frontières.
Reste les antibiotiques thérapeutiques, encore largement utilisés dans les élevages à forte promiscuité.
6 février 2016, 13:47, par nfkb
Bonjour,
je n’ai pas compris que tu pointes du doigts "les médecins hospitaliers" et j’ai l’impression que je n’ai pas été le seul. Voilà un moteur de la réaction. Je sais que tu as de l’humour et que tu aimes la provocation mais j’ai été surpris que la punchline vaille le coup de mettre tout le monde dans le même sac.
OK, il y a *encore* des *experts* qui donnent une vision déformée de la réalité dans les médias.
Concernant les pressions de sélections dans les élevages, il me semble que tout les "infectiologues" sont au courant du problème. Qu’ils visent à côté en ciblant la médecine ambulatoire est un autre sujet.
Je pense sincèrement que tu exagères avec l’argument des CT et des aplasies fébriles, ça concerne IMHO un nombre faible de prescriptions d’antibios en volume.
j’ai l’impression que l’hôpital ne te plait pas en général, dont acte, je peux te dire qu’en dix ans, je vois énormément de travaux et de rationalisation de l’usage des antibiotiques. Après, il ne faut pas oublier qu’il y a quand même souvent des patients graves et que l’hésitation à prescrire un antibiotiques dans des situations borderlines (ex en cas de défaillance respiratoire après chirurgie pour un domaine que je connais bien) me parait compréhensible.
En face, tu vas peut-être me dire qu’il y a aussi des efforts de rationalisation en médecine général et je l’espère. Mais Dr_Selmer rappelait que chacun avait du ménage à faire chez lui...
Enfin, je connais moins le sujet depuis que j’ai retiré mes billes de l’infectiologie, mais il y a des liens clairement établis entre la progression des SARM et les prescriptions de quinolones. Et des quinolones, y’en a en ville et à l’hôpital. De même pour les entérobactéries face aux béta-lactamines.
En conclusion, des experts ont encore dérapé. Je pense que chaque prescripteur a un rôle à jouer pour l’écologie bactérienne. Je tombe peut-être dans un piège cognitif, mais je n’ai pas envie de baisser les bras sous prétexte que le noeud du problème c’est l’élevage. Ca serait comme dire que je m’en fouterais de la pollution parce qu’on met de l’eau potable dans nos chiottes ou que de toute façon c’est-que-la-faute-des-chinois.
6 février 2016, 14:54, par Dr Dominique Dupagne
Bonjour Rémi
Je ne cherche pas à "allumer l’hôpital". Je n’ai rien contre l’hôpital. En revanche, je déteste quand l’hôpital prend un ton condescendant pour stigmatiser sans preuve les pratiques de ville. Alors oui, dans ce cas, je me fais le bras armé de ceux qui rongent leur frein en silence face à cette injustice et je mets des baffes, comme je l’ai fait pour la prise en charge des urgences.
Les journalistes n’ont que peu d’interlocuteurs généralistes. Ce sont toujours les hospitaliers qui sont interrogés. Et ils prêchent pour leur paroisse. Ce vide est préjudiciable.
Comme je le montre, et comme le confirme un infectiologue de réputation internationale, nous n’avons aucune preuve de la responsabilité des médecins de ville dans l’apparition de bactéries multirésistantes. Et si on devait se fier à des supputations, l’utilisation systématique d’antibiotiques majeurs lors des neutropénies fébriles ou le traitement prolongé des infections nosocomiales paraissent de meilleures pistes que le traitement des rhumes à l’augmentin (ce qui est idiot bien sûr). Je mets à part les EHPAD qui sont à mi-chemin entre la ville et l’hôpital.
Donc, on n’accuse pas sans preuve. Si les hospitaliers savaient se taire quand ils ne savent pas, je n’aurais pas besoin de l’ouvrir ;-) Je n’attaque pas l’hôpital, je défends la ville : http://www.mutualite.fr/actualites/la-resistance-aux-antibiotiques-fait-debat/
extrait :
6 février 2016, 16:10, par Maze
40 ans d’exercice de ville , j’abonde totalement .Les experts sont toujours hospitaliers et leur vision de la situation est tronquée . Nos petits ecb de ville ne détectent jamais de bactéries multiresistantes sauf peut être au retour d’explorations techniques hospitalières . Mon maitre Castaing a Tours en 1975 disait qu’il etait moins risqué de se faire poser une prothèse de hanche au milieu d’un champ a la campagne que dans sa salle d’opération au Chu ...
9 février 2016, 17:27, par Jean-François Granger
Bonjour,
Je suis MG à la campagne, et mon ressenti est tout autre. J’ai vu en 11 ans une véritable explosion des ECBU en ville comportant des bactéries multirésistantes. C’est proprement stupéfiant.
Réellement je pense, à contrario de DD, que les MG ont une part de responsabilité quand je vois à quel point les collègues, surtout de l’ancienne génération, dégainent les ATB au moindre rhume ou à la moindre bactériurie asymptomatique.
Par contre il est évident que l’hôpital a sa part de responsabilité dans l’affaire, sauf que leurs prescriptions sont en général plus justifiées qu’en ville (le cas des urgences étant à part, et le taux de prescriptions en dehors des clous approchant celui des MG).
10 février 2016, 13:04, par Dominique Dupagne
Pas d’élevage dans ton coin ?
13 février 2016, 09:57, par Jean-François GRANGER
Non, surtout quand j’exerçais à Grenoble.
6 février 2016, 18:06, par Jax
Bonjour,
Lecteur de ce blog depuis le début de mes études (plus de dix ans maintenant), j’ai été à la fois surpris et déçu par vos tweets.
Autant être clair d’emblée : je suis interne en fin de cursus, engagé dans un cursus de réanimation et particulière intéressé par l’infectiologie. Un convergence d’intérêts donc pour la préservation de l’activité des antibiotiques, outil principal de mon exercice actuel et futur, qui se fera selon toute vraisemblance en milieu hospitalier.
Le but de ma réponse n’est absolument pas de jeter de l’huile sur le feu d’une prétendue division entre la ville et l’hôpital, mais plutôt d’apporter quelques précisions.
Je vais essayer le plus clairement possible de montrer que ce problème dépasse largement les relations ville-hôpital et que votre propos est, sinon erroné, dangereux. Je publie également cette réponse sur un site que je viens d’ouvrir pour l’occasion (soyez flatté).
1) "La résistance ne date pas des antibiotiques" : non et oui.
La résistance est aussi vieille que les bactéries elles-mêmes qui ont besoin de se défendre contre les antibiotiques naturels produits par d’autres bactéries ou champignons. Elle est bien plus ancienne que les environ 70 ans depuis lesquels nous manions les antibiotiques.
2) Le problème de la résistance n’est pas celui de l’apparition de nouvelles résistances, mais de sa sélection et de sa diffusion.
 Premièrement la sélection de l’espèce bactérienne porteuse de la résistance : par exemple les entérobactéries (Escherichia coli, Klebsiella sp. …) ne sont pas les espèces dominantes de notre microbiote, ce sont les bactéries anaérobies des genres Bacterioïdes ou Clostridium, entre autres. Ces bactéries peu pathogènes maintiennent une pression sur les entérobactéries (très pathogènes) et les empêchent de se développer. Toute antibiothérapie active sur les anaérobies aura pour effet de déséquilibrer la flore digestive, favorisant le développement d’entérobactéries au détriment des anaérobies. C’est le cas avec de nombreux antibiotiques hospitaliers (pipéracilline+tazobactam, carbapénèmes notamment) mais aussi de ville (amoxicilline-clavulanate, macrolides, quinolones, toute association de métronidazole).
Premièrement la sélection de l’espèce bactérienne porteuse de la résistance : par exemple les entérobactéries (Escherichia coli, Klebsiella sp. …) ne sont pas les espèces dominantes de notre microbiote, ce sont les bactéries anaérobies des genres Bacterioïdes ou Clostridium, entre autres. Ces bactéries peu pathogènes maintiennent une pression sur les entérobactéries (très pathogènes) et les empêchent de se développer. Toute antibiothérapie active sur les anaérobies aura pour effet de déséquilibrer la flore digestive, favorisant le développement d’entérobactéries au détriment des anaérobies. C’est le cas avec de nombreux antibiotiques hospitaliers (pipéracilline+tazobactam, carbapénèmes notamment) mais aussi de ville (amoxicilline-clavulanate, macrolides, quinolones, toute association de métronidazole).
 Deuxièmement, l’antibiotique va favoriser le développement des bactéries résistantes à l’antibiotique utilisé ET aux autres antibiotiques concernés par le mécanisme de résistance (cf. ci-dessus) : l’utilisation de pénicillines, de quinolones ou de céphalosporines (orales ou injectables) vont favoriser la sélection de BLSE par exemple, l’utilisation d’amoxicilline va favoriser la sélection de pneumocoques de sensibilité diminuée à la pénicilline.
Deuxièmement, l’antibiotique va favoriser le développement des bactéries résistantes à l’antibiotique utilisé ET aux autres antibiotiques concernés par le mécanisme de résistance (cf. ci-dessus) : l’utilisation de pénicillines, de quinolones ou de céphalosporines (orales ou injectables) vont favoriser la sélection de BLSE par exemple, l’utilisation d’amoxicilline va favoriser la sélection de pneumocoques de sensibilité diminuée à la pénicilline.
La diffusion se fait par l’échange entre une bactérie sauvage et une bactérie résistante de gènes de résistance. Ceci explique la diffusion mondiale de CTX-M15 dont vous parlez. Ces gènes se transmettent souvent plusieurs à la fois (ex. SAMR et résistance à la méthicilline avec résistance aux quinolones et aux macrolides, ou entérobactéries productrices de BLSE avec résistance aux quinolones, ou encore les gènes de carbapénémases transmis très souvent avec un gène de BLSE).
En ce qui concerne la sélection, elle procède de deux principaux mécanismes et se déroule en grande partie dans notre tube digestif (10 mille milliards de bactéries par gramme de selles) :
3) La résistance est-elle la seule faute des médecins généralistes ?
Non, naturellement. Nous avons tous, médecins hospitaliers, de ville, généralistes et spécialistes, vétérinaires la responsabilité de la diffusion des bactéries résistantes. Et les démarches de la SPILF (société de pathologie infectieuse de langue française) ou celles du ministère s’adressent à tous ces secteurs. Des démarches hospitalières de rationalisation des prescriptions se mettent en place.
Certes, les antibiotiques à large spectre sont plus utilisés à l’hôpital, et c’est normal, cela constitue les petites sections du carré de White : les patients sont plus fragiles, la proximité et les traitements lourds favorise la sélection de bactéries résistantes. Mais ces bactéries sont, cela est abondamment publié, belles-et-bien présentes dans la communauté. Il n’y a pas de barrière hermétique entre ville et hôpital.
Au cours d’un choc septique chez un sujet présentant des facteurs de risque (administration de quinolones ou de céphalosporines –même orales- dans les 6 mois), la prescription d’antibiotiques à très large spectre est recommandée : il en va de la balance bénéfice-risque. Dans le choc septique ou dans l’aplasie fébrile, il est démontré que l’inadaptation de l’antibiothérapie tue. Cependant au cours des infections moins sévères, il n’y a pas urgence et la rationalisation doit être le maître mot. Je suis le premier à discuter, par exemple, le traitement systématique de tous les ECBU positifs (et prélevés inutilement) par mes confrères hospitaliers. Il en va de même avec l’utilisation vétérinaire des antibiotiques.
En conclusion,
Nous portons tous cette problématique sur nos épaules, et il faut que nous saisissions tous les déterminants de cette résistance pour mieux utiliser les antibiotiques et les préserver. Ce travail, nous ne pourrons le faire qu’ensemble.
Et allumer le feu de la discorde entre médecins de ville et hospitaliers tel que vous le faites est non seulement inutile, mais aussi et surtout contre-productif.
En espérant vous avoir convaincu.
Bien sincèrement.
Jax (@jaxsail)
6 février 2016, 18:51, par Dr Dominique Dupagne
Bonjour Jax
1) Nous avons écrit la même chose, relisez moi.
2) Je ne vois pas non plus de divergences avec ce que j’ai écrit.
3) Si j’ai écrit ce billet, c’est justement parce que j’en ai assez de lire que la faute est celle des généralistes. Je n’attaque pas l’hôpital, je rétablis la vérité déformée par les hospitaliers. Je n’attaque pas, je défends la vérité.
Par ailleurs, nous n’avons aucune preuve que la prescription irraisonnée d’antibiotiques par certains médecins de ville soit responsable de ces BMR. C’est une supposition, qui tient mal face aux cartes que j’ai publiée. Les Danois et les Anglais en sont au même point que nous alors que les prescriptions d’antibiotiques en ville sont rares dans ces pays.
Je persiste donc à attendre le début d’une preuve sur la responsabilité des médecins de ville dans ces résistances. L’élevage industriel est sans doute le principal vecteur, suivi par l’hôpital. Et j’attends que vous m’expliquiez comment la prescription d’amoxicilline développe des résistances au céfotaxime, et comment les prescriptions de ville peuvent favoriser les résistances à la vancomycine, disponible exclusivement à l’hôpital.
6 février 2016, 21:12, par Jax
L’objet de ma réponse est justement d’arrêter les querelles stériles entre ville et hôpital que vous vous empressez d’aviver.
Comme je l’ai expliqué plus haut, les bactéries ne sont pas résistantes à un antibiotique, mais à plusieurs, dans l’immense majorité des cas. En prescrivant un antibiotique, quelqu’il soit, et même de l’amoxicilline, on exerce une pression de sélection sur les bactéries. Et on sélectionne toutes les bactéries résistantes à cet antibiotique : celles (rares) qui ne sont résistante qu’à celui-ci mais aussi et surtout celles qui sont résistantes à cet antibiotique ainsi qu’à d’autres. Cet article (http://www.ncbi.nlm.nih.gov/pubmed/18644956) en libre accès viendra étayer mon propos.
Cette sélection est encore amplifiée si les bactéries anaérobies sont couvertes par l’antibiothérapie (amoxi-clavulanate, macrolides, métronidazole...), mettant à mal le contrôle naturel des bactéries pathogènes par le microbiote.
Pour finir, dire que la problématique de la résistance est du seul fait de la médecine de ville est une grosse ânerie. Elle n’est en tout cas pas reprise par les vilains PUPH qui forment les futurs infectiologues (pour avoir été dans l’amphi à l’occasion de cours nationaux sur le bon usage des ATB, les médecins généralistes n’ont pas été stigmatisés, bien au contraire).
6 février 2016, 21:28, par Dr Dominique Dupagne
Il n’y a pas de querelles stériles. Cela fait dix ans que le seul message médiatique est "crétins de médecins de ville qui prescrivent trop d’antibiotiques et DONC sont responsables de milliers de morts par BMR"
Et il se trouve que je suis le premier à dire "y’en a marre de ces conneries".
Tant mieux si vous n’avez pas entendu cela de vos PU, parce que moi, je n’ai entendu que des messages culpabilisants fondés sur rien.
Et vous ne m’avez toujours pas expliqué comment l’amoxicilline provoque des BMR. Dans votre papier, seules les céphalosporines sortent.
Il ne s’agit pas de justifier les prescriptions inadaptées en ville, mais de s’intéresser aux vrais fabricants de BMR.
7 février 2016, 13:28, par rémi nfkb
Je comprends quand même mieux avec cette discussion qu’en 140 caractères.
Pour l’exemple de la molécule simple et de la genèse de BMR j’ai surtout en tête les quinolones.
Après ce que je comprends de ce que dit Jax c’est que les patients ont dans leur microbiote des bactéries résistantes, et juste de l’amox déséquilibre la flore et fait pulluler ceux qui étaient "naturellement" résistants. Il n’y a pas vraiment de mécanisme du genre : les E coli voient de l’AUGMENTIN arriver, bim elles fabriquent un moyen de résistance.
des bises xoxo ;)
7 février 2016, 13:47, par Dr Dominique Dupagne
C’est ce qu’il dit, mais la publi qu’il cite en appui dit le contraire. Et quand bien même ça sortirait dans le protocole expérimental, cela ne prouve toujours pas que les antibios de ville sont à l’origine de l’émergence des BMR.
19 novembre 2016, 09:09, par Maubouss’
Querelles stériles :
Paul , généraliste et Pierre, hospitalier, sont dns un groupe de randonneurs, le hasard fait que Pierre est derriere Paul.
Régulièrement, Pierre, l’hospitalier met un coup de pieds aux fesses à Paul, le generaliste.
Au bout d’un moment, Paul le generaliste se retourne et chope Pierre par le col en lui disant "mais tu vas t’arrêter dis donc ??"
et là , Pierre l’hospitalier lui dit, prenant les autres à témoin " Mais enfin arrêtes de m’agresser ! ".
7 février 2016, 08:23
Bonjour Chers Collègues
Ce débat sur les antibiotiques et la pratique médicale prend un tournant qui semble confirmer qu’un des problèmes de notre de système de santé Français actuel est son cloisonnement.
Entre le Jeune Interne en fin de cursus Jax, le Confrère Maze de 40 ans d’expérience et l’expérimenté en communication, le vénérable Docteur Dominique Dupagne dont l’esprit d’ouverture n’a plus a être démontré, il existe encore des cloisons qui pénalisent le progrès attendu en santé publique de la nécessaire amélioration de nos pratiques...
Combien de jeunes et moins jeunes médecins exerçant en milieu hospitalier comme les réanimateurs, les infectiologues universitaires enseignants, ont pu être confrontés et acquérir de l’expérience en médecine de ville, en médecine rurale, en pédiatrie de dispensaire, en gériatrie dans des EPHAD ? Probablement très peu...
Combien par ailleurs de médecins généralistes de ville, de banlieues, en milieu rural, en EPHAD, ont été confrontés à la médecine en institution hospitalo-universitaire ? Probablement la majorité pendant leur études et leurs stages obligatoires.
Ce cloisonnement néfaste est ainsi généré dès le début de notre exercice, il ne fait que se renforcer avec l’organisation verticale de notre système de santé qui impose des pratiques aux professionnels de santé à travers des Agences de Santé, et autres HAS qui sont pour la plupart pilotées par des hospitalo-universitaires.
Permettez-moi de vous éclairer de mon expérience singulière, je suis un clinicien qui exerce depuis 1978 lors de mon premier internat que j’ai préparé avec Didier RAOULT, j’ai eu la chance d’exercer tant en hôpital rural de proximité, que dans les plus grands CHU, Centre Anti-Cancéreux, de France et même d’Outre-Mer, j’ai exercé dans les Cliniques et Hôpitaux privés, j’ai enseigné l’infectiologie lors de mon Clinicat et j’exerce en cabinet de ville, en médecine interne à orientation onco-hématologique depuis plus de 35 ans.
Je confirme que malgré cette expérience solide et unique je me questionne toujours sur l’utilisation rationnelle des antibiotiques et j’apprends tous les jours, je remercie Jax de son rappel sur la physiologie bactérienne et les concepts de résistance, mais ces concepts théoriques ne remplacent pas encore le poids de l’expérience clinique.
Je confirme que la pression de sélection est le moteur essentiel de la résistance et qu’elle dépend du temps d’exposition entre les bactéries du tube digestif et les antibiotiques...Il est impossible de connaître sans étude clinique sérieuse à grande échelle quel est l’impact réel des résistances induites par les pratiques d’antibiothérapie en ville, en effet en ville, il y a divers biais dont un majeur c’est que lorsque un médecin prescrit un antibiotique à un malade, personne ne mesure le temps réel d’exposition entre l’antibiotique et la flore du malade , car bien souvent les malades dès qu’ils se sentent mieux arrêtent le traitement...
Alors oui, nous devons nous décloisonner, faire enrichir nos expériences, écouter les médecins généralistes de ville, écouter nos malades et continuer à douter, à apprendre, nous devons certainement prescrire de façon plus ciblée chez l’immunocompétent et largement chez l’immunodéprimé, car nous n’avons d’autres choix, prescrire de façon plus limitée dans les infections menaçantes et non de manière systématique, prescrire moins longtemps probablement ...La médecine 2.0 est un outil formidable pour cela sachons utiliser ce nouveau concept de RELIANCE pour nous décloisonner !....
Docteur Michaël FINAUD
7 février 2016, 11:16, par Dominique Dupagne
Merci pour cette cette belle synthèse Michaël
En effet, la ville connaît l’hôpital, mais l’hôpital ne connait pas la ville. Cela crée un cloisonnement, une asymétrie, et malheureusement des tensions insupportables, coûteuses et dommageables aux malades.
C’est la raison pour laquelle nous avions proposé avec mes collègues blogueurs d’aller au delà des simples maisons de santé, pour en faire des MUSt, Maisons Universitaires de Santé. http://www.atoute.org/n/article271.html
On sait l’écho que ces propositions ont eu auprès de notre ministre malgré le millier de signataires enthousiastes.
Espérons que nous arriverons un jour à travailler ensemble. Il faudra sans doute plus qu’un miracle. Pour l’instant, je demande juste à ce que l’on arrête de faire des médecins de ville les boucs-émissaires des problèmes de santé publique français. Nous ne sommes ni plus mauvais, ni meilleurs que les autres, juste moins chers. On doit pouvoir tous faire mieux. Ce billet n’est pas une attaque, c’est une défense.
8 février 2016, 07:12
Je plussoie à 100% Cher Dominique
7 février 2016, 11:44
Depuis longtemps j’ai soigné des veterinaires , les premières fois c’était dans les Ardennes belges, foyer du blanc-bleu-belge un bœuf tellement viandeux qu’il ne peut vêler que par césarienne, les vétos étaient accueillis dans les fermes avec le fusil, prié de de dévêtir et de revêtir une tenus neuve et de passer dans un pédiluve de javel tellement is étaient suspects de colporter tous les miasmes du monde. Quand ils prenait un coup de corne ou autre chose les plaies s’injectait quasi toujours avec des bestioles de compétition bien pires que celles de notre REA. Dernièrement j’en ai soigne un qui paniquait à l’idée de se faire opérer sans 3 semaines d’ab en postopératoire, je n’ai pas cédé mais je suis sur qu’il s’est pris ces remèdes de cheval, malgré tout il s’en est sorti !
7 février 2016, 20:40, par CMT
Même si le sujet est intéressant et plutôt bien expliqué, dans l’article comme dans le commentaires, je pense qu’on l’a réduit aux modestes dimensions d’une polémique inter-corporatiste, médecins de ville versus médecins hospitaliers, et qu’on est passé à côté de messages plus importants, voire qu’on a délivré des messages plutôt contre-productifs en matière de santé.
Je comprends bien que les medias sont agaçants, qu’ils ont leurs sujets fétiches qui font toujours de l’audience, et qu’ils savent que le public va être ravi de retrouver les mêmes leitmotivs qui lui permettent de s’indigner à bon compte .
Est-ce que les médecins de ville sont les principaux responsables des antibiorésistances en France ? Probablement non. La majeure partie des antibiotiques utilisés en France le sont en médecine animale malgré l’interdiction de les utiliser comme facteur de croissance des animaux depuis 2006 et malgré le plan de réduction d’usage des antibiotiques en médecine vétérinaire mis en place depuis 2012, le plan Ecoantibio http://www.quechoisir.org/alimentation/production-agricole/elevage/communique-non-aux-antibiotiques-automatiques-dans-les-elevages-l-ufc-que-choisir-participe-a-la-campagne-europeenne-des-associations-de-consommateurs . Cette surtuilisation des antibiotiques en médecine vétérinaire induit une grande fréquence de l’infection des animaux d’élevage par des bactéries multirésistantes qui peuvent ensuite être transmises à l’Homme ou se retrouver dans l’environnement.
Ta démonstration vise à dédouaner les généralistes, qui sont ceux qui prescrivent de manière itérative des antibiotiques, de la responsabilité principale dans les résistances aux antibiotiques, voire de les dédouaner de toute responsabilité (ce n’est pas moi, c’est l’autre).
Mais ton discours risque de faire croire aux médecins que, finalement, cela n’a pas tellement d’importance qu’ils prescrivent ou non des antibiotiques de manière indiscriminée avec des phrases comme : « Je persiste donc à attendre le début d’une preuve sur la responsabilité des médecins de ville dans ces résistances ».
Or, si on laisse de côté la discussion sur la responsabilité principale de l’évolution des résistances au niveau global et épidémiologique, il semble assez bien établi que la consommation d’antibiotiques est, en elle-même, génératrice de résistances bactériennes au niveau d’une communauté d’individus partageant un même lieu de vie (pour les patients du MG, la communauté, c’est la famille) http://www.sf2h.net/congres-SF2H-productions-2003/maitrise-de-la-resistance-aux-antibiotiques_consommation-et-resistance.pdf . Or, le médecin généraliste devrait être d’abord concerné par les effets de ses prescriptions chez ses propres patients. Et, en l’occurrence, la prescription indiscriminée et itérative d’antibiotiques aux patients a un effet réel sur l’apparition de résistances chez ceux-ci.
Le site dédié à la résistance aux antibiotiques reste relativement incomplet. Le mystère des pics de résistance aux antibiotiques en Inde semble bien avoir des explications classiques et attendues : suprescription indiscriminée d’antibiotiques par des médecins peu formés qui ne disposent que de peu de choix en matière d’antibiothérapie et qui, donc, on tendance à traiter tout et n’importe quoi avec les mêmes antibiotiques à large spectre, et vente directe d’antibiotiques au public dans les pharmacies http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3783766/ .
D’autre part, il semble qu’à un niveau épidémiologique, pour certaines bactéries et certains types de résistances, la réduction de la consommation d’antibiotiques puisse faire régresser les résistances. Cela a été le cas dans les élevages en France suite à la réduction de l’utilisation des antibiotiques. Mais les conditions et le cycle de vie des animaux d’élevage n’est pas le même que celui des humains et on ne doit probablement pas s’attendre à des résultats aussi favorables en médecine humaine.
En tous cas, ce peut être une autre bonne raison de réduire la prescription d’antibiotiques.
Donc, indépendamment du fait de définir qui porte la responsabilité principale de la diffusion de la résistance aux antibiotiques en général en France, réduire la prescription d’antibiotiques au cabinet, c’est un service à rendre à ses propres patients.
11 février 2016, 00:37, par Dr Dominique Dupagne
Bonsoir CMT
Je me rends compte en te lisant que mon titre est inadapté. En fait je ne parle pas des résistances aux antibiotiques en général, mais de l’apparition de bactéries multirésistantes (BMR), c’est à dire résistantes aux antibiotiques hospitaliers de derniers recours.
La surprescription d’antibiotiques en ville provoque, comme tu l’expliques, des résistances aux antibiotiques largement utilisés. Mais pour ce qui est des BMR, c’est autre chose, et l’élevage industriel ainsi que l’hôpital sont au premier plan.
11 février 2016, 22:56, par CMT
Bonsoir DD,
Il me semble qu’il faut distinguer deux phénomènes distincts qui peuvent interagir l’un avec l’autre mais qui évoluent de manière relativement indépendante.
D’une part, l’émergence rapide mais relativement peu diffuse et qui constitue une menace directe et immédiate pour la vie de patients hospitalisés de bactéries multi résistantes à l’hôpital. Celle-ci est due à une conjonction de facteurs : concentration de patients affaiblis par des pathologies , par des interventions invasives ou par des traitements immunosuppresseurs chez qui flambent des infections de bactéries, souvent d’origine endogène mais dont les résistances sont attisées par une utilisation très intensive de cocktails d’antibiotiques et d’antiseptiques. Il y a quelques 750 000 infections nosocomiales par an en France soit un patient sur 20 hospitalisé.
D’après l’INSERM ces infections nosocomiales sont dues à :
• Escherichia coli (26%), qui vit naturellement dans les intestins de chacun.
• Staphylococcus aureus (16%), présent dans la muqueuse du nez, de la gorge et sur le périnée d’environ 15 à 30 % des individus.
• Pseudomonas aeruginosa (8,4%), qui se développe dans les sols et en milieu humide (robinets, tuyauteries...).
D’autre part une lente dérive des résistances en ville due à la surutilisation d’antibiotiques. Chez des patients en bonne santé cela ne constitue pas nécessairement une menace immédiate mais peut le devenir lorsque ces patients sont affaiblis par la maladie ou hospitalisés. Pour E Coli, la dérive peut être suivie de manière assez précise puisque l’infection urinaire est caractérisée par la présence en nombre d’E Coli dans les urines et que les antibiogrammes sont alors systématiquement pratiqués.
Un réseau de laboratoires de biologie médicale de ville, MedQual, a été mis en place depuis 2004 et permet de mettre clairement en évidence cette dérive pour E Coli (cf réseau MedQual : surveillance de l’évolution des résistances des souches d’E Coli isolées en ville en PDF) qui montre, notamment l’augmentation progressive des résistances d’E Coli à l’amoxicilline (on est passsé de 39,3% en 2004 de R+I à 43,7% en 2011), aux C3G (passé de 2,4% en 2005 à 3,7 en 2011) à la ciprofloxacine (passée de 5,51% en 2004 à 9,8% en 2011), et aussi une augmentation des résistances avec l’âge, concordante avec une prescription croissante et itérative des quinolones avec l’âge chez les femmes, en particulier, pour des infections urinaires récidivantes. On parle bien, notamment, de bactéries multirésistantes (BMR) présentant des bétalactamases à spectre étendu (BSLE).
Et, comme je le disais dans le commentaire un peu plus bas, il n’existe aucune preuve, ni même des indices, en particulier pour E Coli, indiquant que l’usage intensif des antibiotiques dans l’élevage soit une cause de diffusion de résistances chez l’Homme.
Je suis d’accord qu’il ne faut pas culpabiliser les médecins, car la culpabilité est contre-productive, mais il ne s’agit pas de les déresponsabiliser non plus.
13 février 2016, 11:07, par Dr Dominique Dupagne
Tout à fait d’accord avec toi sur ces points. Je vais changer le titre de l’article.
7 février 2016, 23:02, par Dr Dominique Dupagne
L’actualité du jour : https://www.thebureauinvestigates.com/2016/02/07/banned-in-america-soaring-use-in-britain-the-poultry-farm-drugs-that-put-human-lives-at-risk/
8 février 2016, 07:18
Très intéressant les campylobacter résistantes aux quinolones proviennent essentiellement de l’usage vétérinaire, c’est aussi un plaidoyer pour des traitements courts comme c’est le cas en ville et moins souvent à l’Hôpital.
10 février 2016, 19:32, par CMT
En fin de compte il y a très peu d’éléments pour étayer ce que tu dis. La réciproque n’est pas vraie car, pour peu qu’on cherche un peu, la relation entre résistance aux antibiotiques et niveau de prescription globale des antibiotiques dans un pays ou une région du monde est très documentée.
D’autre part, quand on réduit les prescriptions d’antibiotiques en ville le niveau des résistances diminue également. C’était le cas au Danemark pour la tétracycline, dont la réduction volontariste de la prescription en ville entre 1994 et 1999, détermina une réduction concomitante de la résistance à la tétracycline de S Aureus prélevé dans les hémocultures (source Johansen, Serum Staten institut, 2000).
L’Inde, qui est le principal consommateur d’antibiotiques au monde avant la Chine qui consomme 13 Mds sur 70 Mds d’unités standard consomés en Inde contre 10 en Chine, et 7 aux Etats-Unis (cf rapport CDDER 2015, the state of the world’s antibiotics) est aussi celui qui atteint le niveau de résistances le plus préoccupant. Les céphalosporines et les pénicillines représentent 60% de la consommation totale. En Afrique aussi, mêmes causes mêmes effets, même si les données sont moins précises, la relation entre consommation d’antibiotiques , distribués notamment dans les dispensaires, est en cause dans l’augmentation des résistances. Prescriptions inadaptées, sous-dosées, médicaments falsifiés, et aussi le traitement des infections opportunistes chez les malades atteints du SIDA, sont parmi les causes de l’augmentation des résistances pour N Gonorrhée et S Pneumoniae, notamment (cf article de I Okeke et A Sosa, Antibiotic resistance in Africa)
Quant à la transmission de l’animal à l’Homme, elle est loin d’avoir démontré être une cause de diffusion des résistances aux antibiotiques, notamment parce que, dans les pays développés, le contact entre hommes et animaux d’élevage est limité et contrôlé, mais aussi parce qu’il ne s’agit pas des mêmes clones et que certaines bactéries comme E Coli sont particulièrement adaptés aux espèces qu’elles infectent et donc peu susceptibles de passer d’une espèce à l’autre (cf article JY Medec et Emilie Gay, Antibiorésistance : le passage animal-homme, mythe ou réalité ?).
En France, l’utilisation d’antibiotiques a diminué ou s’est stabilisée entre 2000 et 2010, puis a à nouveau augmenté en ville (cf rapport ANSM, l’évolution de la consommation d’antibiotiques en France entre 2000 et 2013). On partait de très loin puisque en 2000, la France était le plus gros consommateur d’Europe avec 33,4 DDJ pour 1000 habitants, contre 13,6 pour l’Allemagne (p 26), puis la Grèce a devancé la France qui se trouvait en 2012 au coude à coude avec la Belgique en deuxième position. La diminution globale de la prescription d’antibiotiques pour cette période est de l’ordre de 10%, c’est-à-dire assez modeste.Or, plus de 90% des antibiotiques sont prescrits en ville. 70% des antibiotiques sont prescrits pour des affections des voies respiratoires et 15,6% pour des infections urinaires et 61,2% des prescriptions sont des béta-lactamines ou des pénicillines en 2013 contre 48% en 2000 (p 16).
A l’hôpital les prescriptions sont bien plus intenses, elles concernent 4 patients sur 10 hospitalisés et l’émergence des résistances plus rapide, et aux conséquences immédiates et graves, compte tenu de la concentration de patients fragiles.
De manière générale, la diffusion des résistances est réversible, car l’acquisition des résistances comporte un coût biologique pour les bactéries, qui sont moins adaptées à l’hôte. Les bactéries non résistantes reprennent le dessus au bout de quelques mois après un traitement antibiotique ayant sélectionné les bactéries résistantes (cela a été montré notamment, dans une méta-analyse du BMJ (Costelloe , 2010). Mais sur la durée, si les occasions se multiplient, ces bactéries peuvent présenter des mutations qui compensent ce coût biologique, et s’implanter durablement chez l’hôte et diffuser dans la population.
Il ne faut donc pas déresponsabiliser complètement les médecins de ville car ils ont un rôle majeur dans la diffusion des résistances dans la population à moyen et long terme.
Les pistes discutée sont d’arrêter de prescrire des antibiotiques pour les infections respiratoires virales, ce qui est souvent le cas dans toute l’Europe (article Butler, BMJ, 2009). Un article récent du BMJ discutait le fait que parmi les femmes présentant une infection urinaire basse et traitées par placebo, la plupart devenaient asymptomatiques en une semaine (Bjerrum, 2015).
12 février 2016, 18:01, par MARUEJOULS
Bonjour,
Le problème des résistances bactériennes est complexe et multifactorielle. En effet, MG, Médecins hospitaliers, Vétérinaires et patients sont tous responsables de ce problème. Pourquoi ? Tout d’abord, un constat : l’infectiologie et la bactériologie sont indissociables. Il est illusoire de croire qu’un médecin peut prescrire des antibiotiques s’il ne connaît pas la bactériologie. Par ailleurs, l’infectiologie et la bactériologie ne sont pas assez enseignées à la fac de médecine. En même temps, ce sont 2 disciplines à part entière. Le seul moyen de sortir de ce problème, c’est de développer le dialogue infectiologue-bactériologiste-clinicien. Le principe des unités mobiles microbiologie-infectiologie est un gros progrès.
Évidemment que l’hôpital est un gros pourvoyeur de résistances puisque les traitements les plus lourds sont à l’hôpital (antibiotiques à large spectre) et qu’à l’hôpital comme en ville certains médecins ne connaissent rien à l’antibiothérapie et tapent au hasard. Par contre, dire que la médecine de ville n’y est pour rien est une contre vérité. Combien de fois je vois des traitements antibiotiques donnés en dépit du bon sens. Malheureusement, la majorité des généralistes ne comprennent rien à l’infectiologie et à l’antibiothérapie, faute de formation suffisante. Si le dialogue avec les bactériologistes de ville était plus poussé, on pourrait peut être faire quelque chose mais malheureusement, la bactériologie de ville est méprisée, que ce soit par les généralistes comme par les pouvoirs publics. Quand je détecte une Carbapénémase dans mon laboratoire, je prends la peine de faire une déclaration à l’ARS mais nous ne faisons même pas partie du dispositif de surveillance ! L’ARS me remercie à chaque fois. Incroyable ! Autre point : pourquoi a-t-on commencé à voir des Pneumocoques de Sensibilité diminuée à la Pénicilline ? Pas à cause de l’hôpital mais bien à cause de la médecine de ville (et rien à voir avec les élevages mais on est bien d’accord que les pratiques vétérinaires sont un vrai scandale, j’ai fait une partie de ma thèse en 1995 sur ce problème, ça ne date pas d’hier et tout le monde est au courant). N’oublions pas non plus la pression exercée par les patients ou les parents de petits patients sur les MG ! N’oublions pas non plus la découverte assez récente de BLSE chez des patients n’ayant jamais été hospitalisés. On peut y arriver, la meilleure preuve est la baisse significative d’infections à SARM, avec aujourd’hui des SARM beaucoup moins résistants qu’à une époque. Chacun a sa responsabilité et les hôpitaux également (le vrai problème aujourd’hui ce sont les Carbapénémases et ça, c’est l’hôpital, pas la médecine de ville). Un biologiste de ville, bactériologiste de métier (à l’hôpital).
13 février 2016, 11:10, par Dr Dominique Dupagne
Bonjour
Merci pour ce commentaire argumenté.
Comme je le disais à CMT, je vais changer le titre. La surprescription en ville est bien sûr largement responsable des résistances aux antibiotiques d’usage courant.
Mon billet parle des bactéries multirésistantes, dont on parle le plus actuellement, et je réfute l’idée que ces BMR soit attribuables à la médecine de ville, comme je l’entends trop souvent dans la bouche des infectiologues hospitaliers.
21 février 2016, 08:37, par a annetin
Bientôt il n’y aura plus de généralistes et ainsi leur rôle dans la résistance bactérienne ne pourra plus être discuté ..
Trève de plaisanterie il faut lire http://www.laprovence.com/article/actualites/3613253/non-les-antibiotiques-ne-sont-pas-une-menace.html
Raoult n’est pas un plaisantin il en a marre comme nous de certains leaders d’opinions qui profitent des rumeurs .
La médecine générale en crève ...
le bon peuple cherche un médecin et râle pendant que l’on importe des médecins non diplômés et qu’on réduit la FMC obligatoire à un DPC tous les 3 ans ...
Pendant ce temps on perd son temps dans le déni de réalité :
le système de santé français administré qui profitent aux mutuelles ,à l’industrie pharmaceutique et à tout cet aéropage d’experts carriéristes ce système géré par ceux qui ne soignent pas marche sur la tête en ville et encore plus à l’hôpital
les médecins passent ici leur temps dans des querelles de bobos entre libéraux et salariés ...
DD tu as raison le scandale c’est que l’on pointe du doigt le petit médecin de proximité cela semble permettre de dédouaner cette administration de la santé qui exclue l’expertise du praticien de terrain le réduisant à un supplétif disponible et critiquable à volonté..
Rassurons donc ceux qui ici veulent "responsabiliser les médecins généralistes"ne vous inquiétez nous disparaissons ...et cela Didier Raoult l’a compris et si il a la gentillesse de monter au créneau et de nous faire part des données qu’il constate lui dans son expertise c’est qu’il en a marre de lire n’importe quoi :
"Les spécialistes marseillais mettent donc en garde contre une surenchère alarmiste, "provenant souvent de gens qui veulent faire parler d’eux, et obtenir des subventions dans leurs domaines de recherche"... Sans rejeter le plan de lutte contre l’antibiorésistance lancé par Marisol Touraine - "la recherche, plus on met d’eau, plus ça pousse" - Didier Raoult alerte sur d’autres priorités de santé publique, "qui font des morts et dont personne ne parle". Les infections liées à la pose de cathéter (souvent inutile), "qui font 10 000 morts par an". Ou les épidémies de Clostridium difficile, qui font des ravages chez les personnes âgées. Pour évaluer les problèmes et prioriser les actions, la démarche qu’ils préconisent est simple : "Il faut commencer par compter les morts."
ses conclusions sont claires et argumentées et contredisent des propos lus sur ce forum qui nient encore que le rôle de la médecine de ville soit minime
ce qui est grave c’est que le système fonctionne par diffusion de rumeur et recherche de bouc émissaire ...comme tout système totalitaire qui ne peut être remis en question que par ceux qui comme nous veulent savoir ce que l’on nous montre et ne se contente pas de suivre le doigt inquisiteur
Merci DD
23 février 2016, 22:13, par Dr Pelouze
Si l’on réfléchit aux prémices de cet article sur les antibiotiques on s’aperçoit que l’auteur réagit à un avis totalement idéologique et tendancieux de la Mutualité française. En effet cette dernière accuse clairement les médecins libéraux de sur prescrire des antibiotiques et d’être à l’origine des résistances. Pourquoi le fait-elle ?
Parce qu’elle a un biais idéologique.
ce biais est le suivant : un médecin libéral agit principalement pour son profit. Il sur prescrit pour faire plus d’acte et gagner plus d’argent.
La Mutualité française rêve de salariat pour tous.
C’est en prenant le contre-pied point pour point de cet avis qui n’a rien à voir avec la science ni avec la médecine que l’auteur s’est fourvoyé.
Il ne faut jamais opposer les uns aux autres les catégories de soignants à d’autres catégories de soignants. Il faut regarder les évidences avec rationalité. C’est en perdant ce fil conducteur que l’auteur s’est fourvoyé et à l’instar de la mutualité a opposé les libéraux aux hospitaliers.
29 février 2016, 10:00, par Pedrinha
J’ai toujours trouvé la prescription d’antibiotiques pour faire grossir les bêtes délirante.
Neanmoins comment , pour simplifier, attrape-t on en ville une BMR à partir d’un morceau d’animal ?
Je ne vois pas en quoi c’est une cause plus probable que l’antibiotoque pour le rhume ou la bronchite
26 janvier 2017, 18:08, par Dr Dominique Dupagne
Bonjour
En manipulant la viande crue, avec une petite plaie par exemple.
24 juin 2016, 12:05, par Docpneumo
Je n’ai pas le temps de tout lire, mais en tant que pneumologue, il est évident que ce ne sont pas les médecins de ville qui génèrent des résistances, mais bien l’alimentation et les animaux traités aux antibiotiques. D’autre part, il est certain aussi que les antibiotiques sont mal utilisés par la faute des instances soit disant responsables qui limitent les prescriptions en demandant d’utiliser en premier des antibiotiques inefficaces (amoxicilline) qui va créer des résistances à l’amoxicilline puisque les hémophilus deviennent vite lactamase plus, or c’est le germe le plus fréquent en ORL et en pneumo. Pourquoi ne pas utiliser l’augmentin d’emblée justement pour contourner ces enzymes ? C’est comme si on limitait le traitement de la tuberculose à Rifampicine seule. C’est exactement le même processus de pensée. J’ai 25 ans d’expérience, et quand j’ai traité efficacement, je n’ai pas de résistance ensuite. (si les allemands avaient tués tous les Français en 1940-1944 il n’y aurait pas eu de résistance.....c’est osé comme comparaison mais j’assume parce que c’est exactement pareil). Pourquoi traite t-on la tuberculose avec 3 médicaments bactérides longtemps ? pour éviter les résistances. Tout est basé sur le même principe. Mais les Infectiologues sont passés par là....
16 novembre 2016, 02:21, par BEOTIEN
Grrrrrrand merciiiiii de vous engueuler aussi savamment . Quel kif pour moi l’patient impatient d’apprendre. Je comprends enfin pourquoi je ne comprenais rien aux articles de vulgarisation (et effort d’explication de mon MG) sur le sujet. Nécessité de simplification oblige, impossible de rendre compte de la complexité de tout ce qui...manque encore à la pleine compréhension du problème. Mais me laisse quand même bien moins idiot qu’avant.
19 novembre 2016, 09:45, par J2M
cher confrère
Généraliste depuis 40 ans , merci de remettre les pendules à l’heure .
Marre de porter le chapeau depuis si longtemps !!
Article à diffuser largement aux jeunes confrères
8 août 2017, 13:21, par Kamagra
Les germes résistants à la majorité des antibiotiques connus sont de plus en plus fréquents et posent un problème de santé publique majeur. Cette résistance accrue aux antibiotiques est l’objet de mises en gardes régulières dans les médias
17 décembre 2017, 21:16, par Sylvie
Le glyphosate étant aussi un antibiotique, serait-il aussi responsable de l’accroissement de la résistance aux antibiotiques ?
18 décembre 2017, 08:07, par Dr Dominique Dupagne
Bonjour
Le glyphosate n’est pas un antibiotique, ni même un pesticide, c’est un herbicide.